ទីក្រុងហាណូយ លោក Duong អាយុ 42 ឆ្នាំ មានការឈឺចាប់ពោះ និងក្តៅខ្លួន។ វេជ្ជបណ្ឌិតបានធ្វើរោគវិនិច្ឆ័យគាត់ថាមានដុំសាច់ប្រសាទប្រសាទដ៏កម្រ ដោយមានតែប្រហែល ១៥០ ករណីប៉ុណ្ណោះដែលកត់ត្រាក្នុងអក្សរសិល្ប៍ ពិភពលោក ។
លទ្ធផលនៃអ៊ុលត្រាសោន endoscopic និង MRI ពោះរបស់អ្នកជំងឺបានបង្ហាញពីដុំសាច់ដែលលេចចេញចូលទៅក្នុង duodenum នៅ papilla នៃ Vater (ផ្នែកចុងក្រោយនៃបំពង់ទឹកប្រមាត់ និងបំពង់លំពែងដែលហូរចូលទៅក្នុង duodenum) ។ ដុំសាច់នេះមានទំហំប្រហែល 2x2 សង់ទីម៉ែត្រ ជាមួយនឹងផ្ទៃដំបៅ និងហូរឈាម។
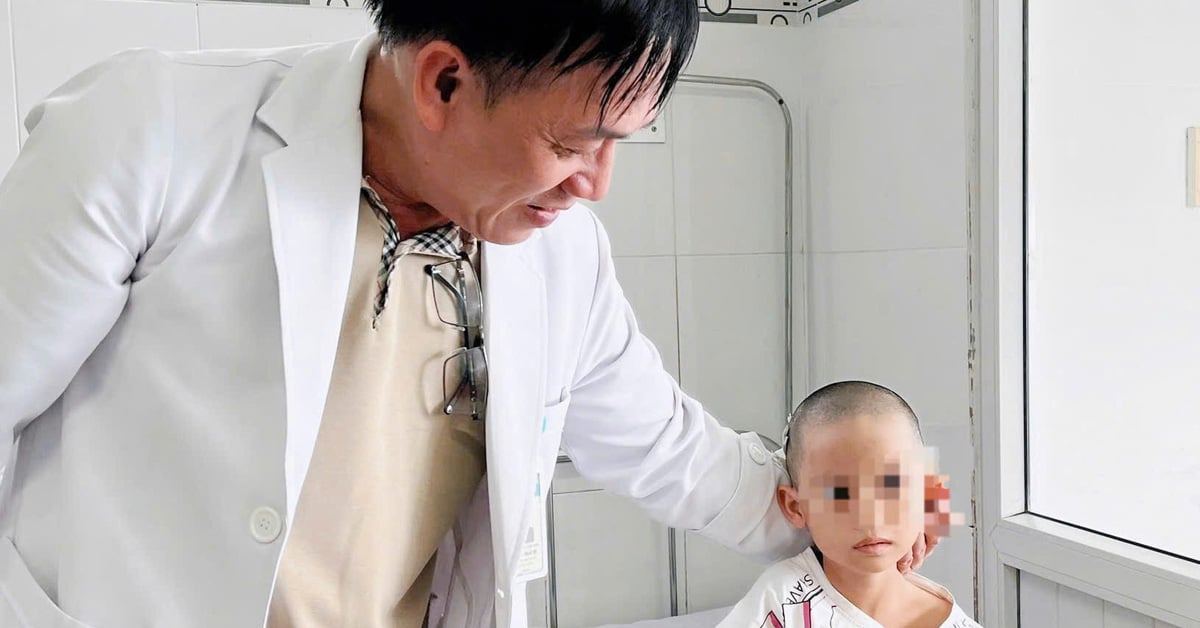
កាលពីថ្ងៃទី 27 ខែកញ្ញា លោកវេជ្ជបណ្ឌិត Dao Tran Tien អនុប្រធាននាយកដ្ឋានជំងឺក្រពះពោះវៀន មន្ទីរពេទ្យទូទៅ Tam Anh ទីក្រុងហាណូយ បានធ្វើរោគវិនិច្ឆ័យថាមានដុំសាច់មហារីកសរសៃប្រសាទនៅក្នុង duodenum ampulla មិនទាន់បានលុកលុយបំពង់ទឹកប្រមាត់ ឬលំពែងនៅឡើយ ដោយទាមទារឱ្យមានការអន្តរាគមន៍ទាន់ពេលវេលា ដើម្បីជៀសវាងផលវិបាក។
លោកវេជ្ជបណ្ឌិត Tien បាននិយាយថា “ដុំសាច់ Neuroendocrine ភាគច្រើនត្រូវបានរកឃើញនៅក្នុងបំពង់រំលាយអាហារដូចជា ក្រពះ ពោះវៀនតូច ពោះវៀនធំ ពោះវៀនធំ ពោះវៀនធំ លំពែង ប៉ុន្តែកម្រមាននៅក្នុង ampulla of Vater” ។
ឧប្បត្តិហេតុគឺប្រហែល 0.3-1% នៃករណីទាំងអស់នៃដុំសាច់ neuroendocrine នៅក្នុងបំពង់រំលាយអាហារ និងតិចជាង 2% នៃមហារីកបំពង់រំលាយអាហារទាំងអស់។ នៅប្រទេសវៀតណាម ការសិក្សាបានកត់ត្រាករណីស្រដៀងគ្នានេះថាកម្រណាស់។
យោងតាមលោកវេជ្ជបណ្ឌិត Tien អំពែររបស់ Vater មានរចនាសម្ព័ន្ធកាយវិភាគសាស្ត្រដ៏ស្មុគស្មាញ មានសរសៃឈាមធំៗជាច្រើន។ ប្រសិនបើ duodenum ត្រូវបានបើក អ្នកជំងឺទំនងជាមានផលវិបាកដូចជា fistula លំពែង ការឆ្លងមេរោគ ស្នាមសង្វារពីការវះកាត់បើកចំហ និងការស្នាក់នៅមន្ទីរពេទ្យយូរ និងការជាសះស្បើយឡើងវិញ។ អ្នកជំងឺដែលឆ្លងកាត់ការវះកាត់លំពែងសរុបអាចមានផលប៉ះពាល់ដល់សុខភាពរយៈពេលវែង និងកាត់បន្ថយគុណភាពនៃជីវិត។ ក្រុមការងារបានសម្រេចចិត្តធ្វើការវះកាត់ endoscopic retrograde cholangiopancreatography ដើម្បីយកដុំពក Vater ចេញ ជួយរក្សាបំពង់រំលាយអាហារ និងកាត់បន្ថយហានិភ័យនៃផលវិបាក។
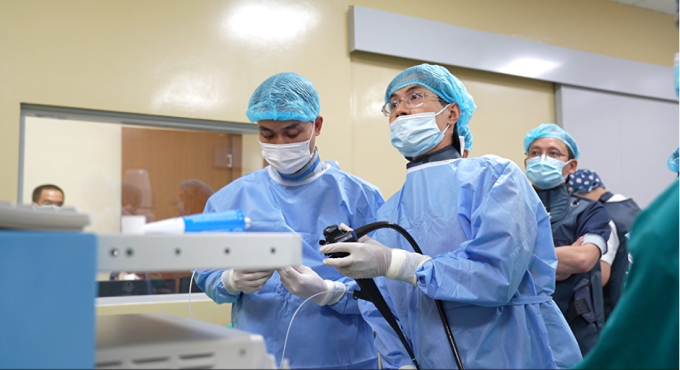
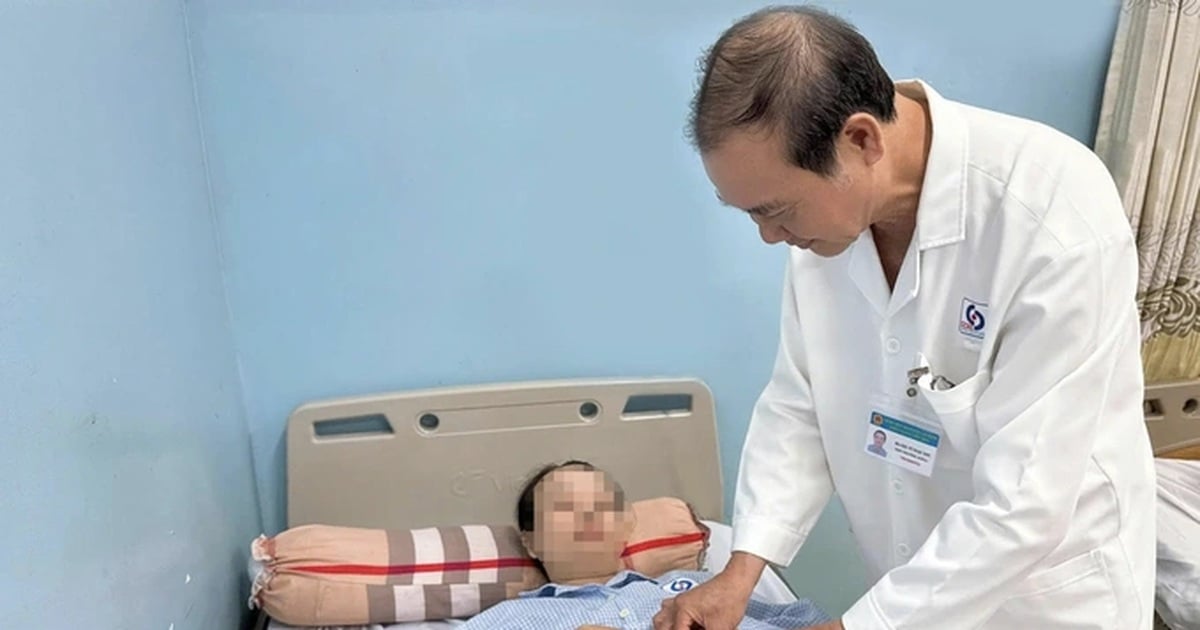
វេជ្ជបណ្ឌិត Tien (ស្តាំ) និងក្រុមអន្តរាគមន៍ endoscopic ធ្វើនីតិវិធីដកដុំសាច់ចេញលើអ្នកជំងឺ។ រូបថត៖ ផ្តល់ដោយមន្ទីរពេទ្យ
ដោយមានការគាំទ្រពី C-Arm វេជ្ជបណ្ឌិតបានដកដុំសាច់ចេញទាំងស្រុង។ កន្លែងកាត់ត្រូវបានផ្សាភ្ជាប់ជាមួយឈុតឯកទេស ជួយឱ្យមុខរបួសឆាប់ជាសះស្បើយ និងជៀសវាងផលវិបាក។ វេជ្ជបណ្ឌិតបានដាក់ stent ទឹកប្រមាត់ និងលំពែង ដើម្បីធានាឱ្យមានចរន្តឈាមឡើងវិញនៃបំពង់ទឹកប្រមាត់ និងការពារផលវិបាកដូចជា ហើម ស្ទះទឹកប្រមាត់បន្ទាប់បន្សំ និងជំងឺរលាកលំពែងស្រួចស្រាវ។
បន្ទាប់ពីការវះកាត់ សុខភាពរបស់អ្នកជំងឺមានស្ថេរភាព គាត់អាចញ៉ាំអាហារទន់ៗ និងមានសកម្មភាពធម្មតា។ ពីរថ្ងៃក្រោយមក គាត់ត្រូវបានគេដោះលែង។ លទ្ធផលរោគវិទ្យាបានបង្ហាញថា ដុំសាច់មានកម្រិតខុសគ្នាខ្ពស់ (ពោលគឺសាហាវទាប) ហើយត្រូវបានព្យាបាលទាំងស្រុង។ អ្នកជំងឺគ្រាន់តែត្រូវការការត្រួតពិនិត្យ និងពិនិត្យឡើងវិញតាមការគ្រោងទុក ដោយមិនចាំបាច់ទទួលការព្យាបាលបន្ថែម ឬការព្យាបាលដោយប្រើគីមី។
លោកវេជ្ជបណ្ឌិត Tien បានបន្ថែមថា ដុំសាច់ក្នុងអំពែរភាគច្រើនគឺសាហាវ។ ប្រសិនបើមិនបានរកឃើញ និងព្យាបាលទាន់ពេល នោះកោសិកាមហារីកអាចរាលដាលដល់សរីរាង្គផ្សេងទៀតក្នុងខ្លួន ដែលធ្វើឱ្យការព្យាបាលពិបាក។ លើសពីនេះ ជាលិកាមហារីកអាចបណ្តាលឱ្យស្ទះ ampullary ការពារទឹកប្រមាត់ និងទឹកលំពែងមិនឱ្យហូរចូលទៅក្នុងពោះវៀនតូចដើម្បីរំលាយអាហារ បណ្តាលឱ្យស្ទះទឹកប្រមាត់ រលាកបំពង់ទឹកប្រមាត់ រលាកលំពែងស្រួចស្រាវ រលាកបំពង់ទឹកប្រមាត់ និងស្លាប់។
ដុំសាច់ Neuroendocrine កើតមានជាទូទៅចំពោះមនុស្សដែលមានអាយុពី 50-60 ឆ្នាំ ហើយស្ត្រីទំនងជារងផលប៉ះពាល់ជាងបុរស។ មូលហេតុនៃជំងឺនេះមិនទាន់ដឹងនៅឡើយទេ។ កត្តាដែលបង្កើនលទ្ធភាពនៃការវិវត្តនៃដុំសាច់រួមមានអ្នកដែលមានជំងឺ endocrine neoplasia ច្រើនប្រភេទ 1 (MEN1), neurofibromatosis ប្រភេទ 1 និងរោគសញ្ញា Von Hippel-Lindau (VHL) ។
ដុំសាច់ neuroendocrine ពោះវៀនដំណើរការដោយស្ងៀមស្ងាត់ ដោយគ្មានរោគសញ្ញាធម្មតានៅដំណាក់កាលដំបូង។ នៅដំណាក់កាលក្រោយៗទៀត រោគសញ្ញាគ្លីនិកបង្ហាញភាពខុសប្លែកគ្នាអាស្រ័យលើទីតាំងនៃដុំសាច់ ដែលងាយយល់ច្រឡំជាមួយនឹងជំងឺរំលាយអាហារជាច្រើនទៀត។ ជំងឺនេះអាចព្យាបាលបានទាំងស្រុងក្នុងដំណាក់កាលដំបូងប៉ុណ្ណោះ។
យោងតាមលោកវេជ្ជបណ្ឌិត Tien ដុំសាច់បឋមជារឿយៗមានទំហំតូច ដូច្នេះការស្កែន CT ឬ MRI មានភាពប្រែប្រួលត្រឹមតែ 33% ប៉ុណ្ណោះក្នុងការធ្វើរោគវិនិច្ឆ័យ។ ដើម្បីវាយតម្លៃលក្ខណៈ morphological លម្អិតនៃដុំសាច់ គ្រូពេទ្យត្រូវការជំនួយពីម៉ាស៊ីនអ៊ុលត្រាសោនអ៊ុលត្រាសោន ដែលជួយរកឃើញដំបៅជ្រៅនៅក្រោមស្រទាប់ស្តើងនៃជញ្ជាំងបំពង់រំលាយអាហារ ក៏ដូចជាកូនកណ្តុរ និងសរសៃឈាមជុំវិញ។ ពីទីនោះ កូនកណ្តុរក្នុងតំបន់ និងវិសាលភាពនៃការលុកលុយរបស់ដំបៅអាចត្រូវបានគេវាយតម្លៃ ដើម្បីរៀបចំផែនការព្យាបាលសមស្រប។
វេជ្ជបណ្ឌិតណែនាំអ្នកដែលមានរោគសញ្ញាមិនធម្មតាដូចជា រាគ ចង្អោរ និងក្អួត ឈឺពោះ ស្បែកឡើងក្រហម និងទល់លាមក ឱ្យទៅជួបគ្រូពេទ្យដើម្បីធ្វើរោគវិនិច្ឆ័យឱ្យបានឆាប់។
ទ្រីញម៉ៃ
* ឈ្មោះតួអក្សរត្រូវបានផ្លាស់ប្តូរ
| អ្នកអានសួរសំណួរអំពីជំងឺរំលាយអាហារនៅទីនេះដើម្បីឱ្យគ្រូពេទ្យឆ្លើយ |
ប្រភពតំណ



![[រូបថត] នាយករដ្ឋមន្ត្រី Pham Minh Chinh ធ្វើជាប្រធានសន្និសីទបូកសរុបឆ្នាំសិក្សា ២០២៤-២០២៥ និងដាក់ពង្រាយភារកិច្ចសម្រាប់ឆ្នាំសិក្សា ២០២៥-២០២៦។](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/8/22/2ca5ed79ce6a46a1ac7706a42cefafae)

![[រូបថត] ប្រធានរដ្ឋ Luong Cuong ចូលរួមកម្មវិធីទូរទស្សន៍នយោបាយ-សិល្បៈពិសេស "ឱកាសមាស"](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/8/22/44ca13c28fa7476796f9aa3618ff74c4)
![[រូបថត] ប្រធានរដ្ឋ Luong Cuong ទទួលគណៈប្រតិភូគណៈកម្មាធិការយុវជននៃគណបក្សប្រជាធិបតេយ្យសេរីជប៉ុន](https://vstatic.vietnam.vn/vietnam/resource/IMAGE/2025/8/22/2632d7f5cf4f4a8e90ce5f5e1989194a)
























































































Kommentar (0)